Parkinson ’s disease is one of the most common neurodegenerative disorders and affects numerous people in Germany. After dementia, it is the second most common neurodegenerative disease. For those affected, their families, and caregivers, it is important to understand the basics of this disease – from its causes and progression to its various stages. This article provides a comprehensive overview of Parkinson’s disease and is intended to serve as a guide to facilitate coping with the disease and improve the quality of life for those affected.
Parkinson’s disease is characterized by the progressive loss of nerve cells, particularly those in the substantia nigra (black substance) of the brain. These nerve cells produce the neurotransmitter dopamine, which is essential for controlling movement. The lack of dopamine leads to the characteristic motor symptoms such as tremors, muscle stiffness, and slowness of movement. However, the disease encompasses far more than just movement disorders—it can also cause non-motor symptoms such as olfactory dysfunction, sleep problems, and psychological changes.
In the following, we will examine the various aspects of Parkinson’s disease in more detail, from the causes and symptoms to the treatment options and strategies for everyday life.
Applying for a care level • Mehr Unterstützung im Pflegealltag • Pflegeleistungen unkompliziert nutzen • Antragstellung leicht gemacht • Schritt-für-Schritt Anleitung

Pflegegrad Beantragen
Understanding the causes of Parkinson’s disease
The development of Parkinson’s disease is complex and based on the interplay of various factors. A deeper understanding of these causes can help in developing prevention strategies and finding new therapeutic approaches.
Genetic factors in Parkinson’s disease
In approximately 5-10% of Parkinson’s patients, the disease has a genetic cause. Several genes have been identified that are associated with the disease:
- The LRRK2 gene is considered one of the most common hereditary causes of Parkinson’s disease.
- The SNCA gene, which codes for the protein alpha-synuclein.
- The genes PARK7, PINK1 and PRKN, which are associated with rarer forms of the disease
Genetic studies have shown that not only single mutations but also complex polygenic patterns can contribute to susceptibility to the disease. In monogenic forms, alterations in larger DNA segments, known as structural variants (SVs), have been identified. SVs in the PARK2 gene occur in autosomal recessive forms of Parkinson’s disease, while SVs in the SNCA gene can result in an autosomal dominant form.
Environmental factors and lifestyle
In addition to genetic factors, environmental influences also play a crucial role in the development of Parkinson’s disease:
- Pesticides and herbicides: Epidemiological studies have shown a link between contact with certain pesticides such as paraquat or rotenone and an increased risk of disease.
- Heavy metals and solvents can have a toxic effect on nerve cells.
- Air pollution: Prolonged exposure to fine dust (PM2.5) may increase the risk of Parkinson’s disease.
Interestingly, certain lifestyle factors can reduce the risk of Parkinson’s disease:
- Regular physical activity
- Coffee consumption
- Mediterranean diet rich in fiber and polyphenols
These factors have a positive effect on the gut microbiome and can reduce inflammatory processes in the body that may contribute to the development of Parkinson’s disease.
The role of inflammatory processes and protein misfolding
An important mechanism in the development of Parkinson’s disease is the deposition of misfolded proteins, particularly alpha-synuclein, in nerve cells. These deposits lead to impaired cell function and ultimately to cell death.
Recent research suggests that the process may begin in the gut:
- Changes in the gut microbiome can activate the immune system.
- Inflammatory processes can lead to protein misfolding.
- The deposits could travel to the brain via the vagus nerve.
These findings open up new perspectives for preventive measures and early interventions.
Increase care level

Pflegegrad erhöhen
• Mehr Leistungen sichern
• Einfacher Prozess
• Schritt-für-Schritt Anleitung
• Unterstützung für den Pflegealltag
Recognizing symptoms and signs of illness
Parkinson’s disease manifests itself through a wide range of symptoms, which can change over the course of the disease. Early recognition of these signs is crucial for timely diagnosis and treatment.
Early symptoms and warning signs
Before the classic motor symptoms appear, various warning signs (prodromal phase) can already indicate the onset of Parkinson’s disease:
- Olfactory dysfunction: A characteristic early symptom that occurs in about 90% of patients, often years before the movement symptoms.
- Sleep disorders: Difficulty falling asleep and staying asleep, vivid dreams or REM sleep behavior disorder (affected individuals scream or thrash about in their sleep)
- Constipation and other digestive problems
- Depressive moods and lack of motivation
- Pain, especially in the shoulder and arm area
These early symptoms are often nonspecific and are therefore frequently not immediately associated with Parkinson’s disease.
Cardinal symptoms of Parkinson’s disease
The classic main symptoms of Parkinson’s disease are also summarized as TRAP:
- Tremor (shaking): Typically a resting tremor with a frequency of 4-6 Hz, which decreases with voluntary movements.
- Rigor (muscle stiffness): Increased muscle tension that leads to stiffness and causes the characteristic „cogwheel phenomenon“ when the extremities are moved passively.
- A kinesis/bradykinesia: Reduced movement and slowness, which manifests itself in various aspects:
- Hypomimia („mask face“)
- Micrography (reduced-size writing)
- Microphony (speaking quietly)
- Small-stepped gait pattern
- Postural instability: balance disorders and instability while standing
Depending on the severity of these symptoms, different courses of the disease are distinguished:
- Akinetic-rigid type: Predominantly immobility and muscle stiffness
- Tremor dominance type: Primarily trembling
- Equivalence type: Uniform expression of all symptoms
- Monosymptomatic resting tremor: Tremors occurring exclusively at rest (rare)
Non-motor symptoms
In addition to movement disorders, Parkinson’s disease is often accompanied by non-motor symptoms that can significantly impair quality of life:
- Vegetative disorders: bladder problems, increased sebum secretion („oily face“), blood pressure and temperature regulation disorders
- Psychological changes: depression, anxiety disorders, apathy
- Cognitive impairments: concentration problems, in advanced stages also dementia.
- Swallowing disorders ( dysphagia )
- Speech disorders
These non-motor symptoms often respond less well to dopaminergic therapy and require specific treatment approaches.
Understanding the stages of Parkinson’s disease
Parkinson’s disease typically progresses slowly over several years or decades. Experts divide its progression into five stages, which reflect the severity of the disease.
Early stage (stage 1)
In the first stage, the symptoms are usually mild and one-sided:
- Slight trembling or stiffness, typically on one side of the body
- Changes in handwriting (micrography)
- Reduced arm swing while walking
- Everyday activities are hardly restricted
- Good response to medication
At this stage, diagnosis is often difficult because the symptoms can be subtle and mistaken for other diseases.
Middle stage (stage 2-3)
As the disease progresses, the symptoms spread to both sides of the body:
- Increasing limitations in movement
- Beginning postural instability
- Slowing down in everyday activities
- Speech changes (quieter, more monotonous)
- First signs of balance problems
At this stage, most affected individuals can still live independently, but may require support with more complex tasks.
Advanced stage (stage 4)
In the advanced stages, the restrictions increase significantly:
- Significant limitations in movement
- Significant balance problems with risk of falling
- Fluctuating effects of medications („on-off phenomena“)
- Unwillkürliche Bewegungen (Dyskinesien) als Nebenwirkung der Medikamente
- Zunehmende Abhängigkeit von Hilfe im Alltag
In diesem Stadium ist oft eine intensivere Betreuung notwendig, und die Anpassung der Medikation wird komplexer.
Endstadium (Stadium 5)
Im Endstadium der Parkinson-Krankheit sind die Betroffenen stark pflegebedürftig:
- Schwere Bewegungsstörungen bis hin zur Bettlägerigkeit
- Rollstuhlpflichtigkeit
- Ausgeprägte Sprech- und Schluckstörungen mit Aspirationsgefahr
- Häufig Entwicklung einer Demenz
- Notwendigkeit einer Rund-um-die-Uhr-Betreuung
Es ist wichtig zu betonen, dass der Krankheitsverlauf individuell sehr unterschiedlich sein kann. Manche Patienten erreichen nie das Endstadium, während andere schneller fortschreiten. Moderne Therapieansätze können den Verlauf positiv beeinflussen und die Zeit bis zum Erreichen der späteren Stadien verlängern.
Pflegehilfsmittel beantragen

Pflegebox Beantragen
• Monatliche Pflegehilfsmittel erhalten
• Kostenfreie Lieferung
• Schnell & unkompliziert
• Jetzt sichern!
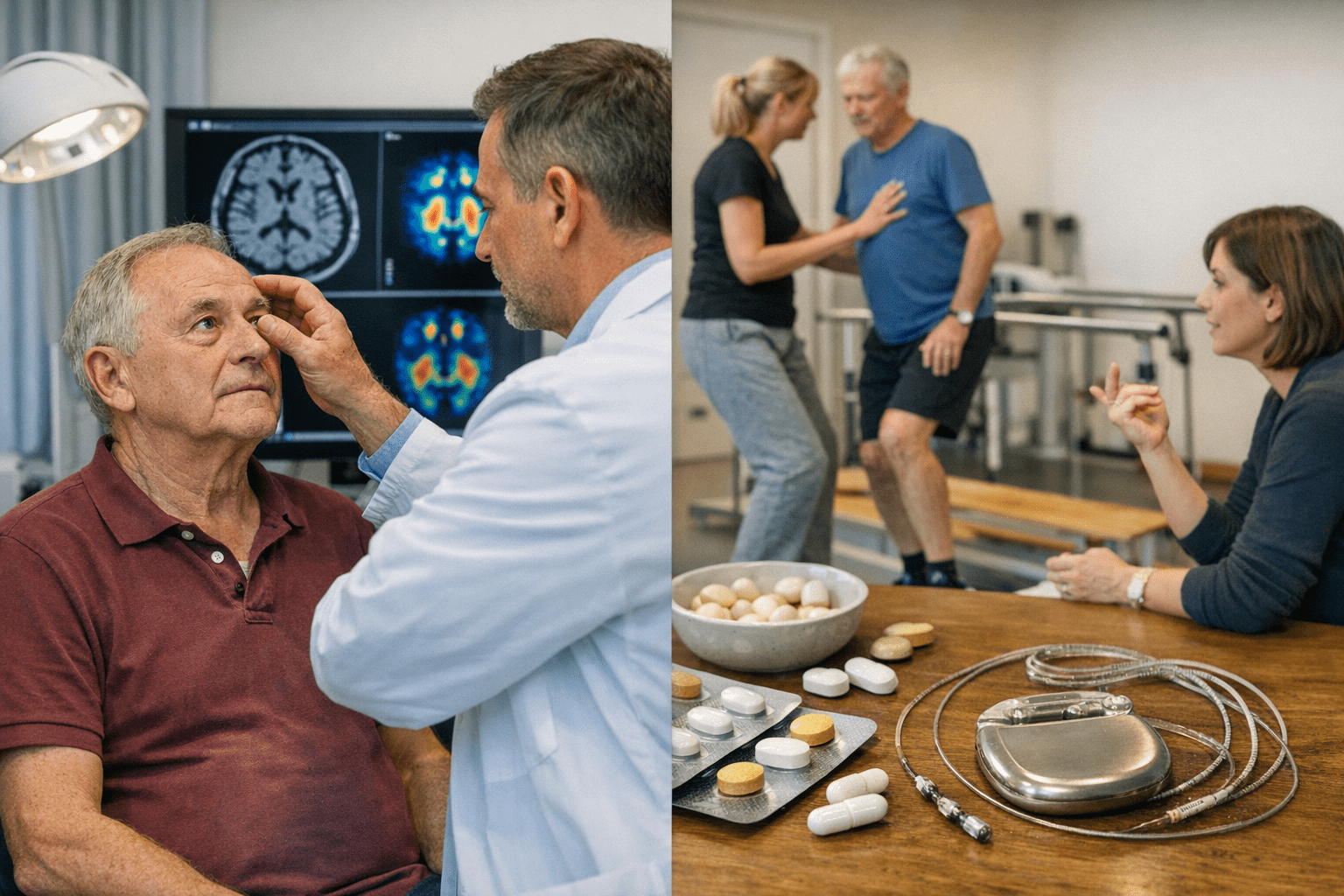
Diagnose und Behandlungsmöglichkeiten
Eine frühzeitige und korrekte Diagnose ist entscheidend für den Behandlungserfolg bei Parkinson. Die Therapie umfasst verschiedene Ansätze, die individuell auf den Patienten abgestimmt werden müssen.
Diagnosestellung und Differentialdiagnose
Die Diagnose der Parkinson-Krankheit erfolgt primär klinisch durch einen Neurologen:
- Ausführliche Anamnese und neurologische Untersuchung
- Beurteilung der charakteristischen Symptome (TRAP)
- Ansprechen auf L-Dopa als diagnostischer Test
- Bildgebende Verfahren wie MRT zum Ausschluss anderer Ursachen
- Spezielle nuklearmedizinische Untersuchungen (DaTSCAN) zur Darstellung des Dopaminstoffwechsels
Da die typischen Parkinson-Symptome auch bei anderen Erkrankungen auftreten können, ist eine sorgfältige Differentialdiagnose wichtig.
Medikamentöse Therapieoptionen
Die medikamentöse Behandlung zielt darauf ab, den Dopaminmangel auszugleichen:
- Levodopa (L-Dopa): Die wirksamste Substanz, die im Gehirn zu Dopamin umgewandelt wird
- Dopaminagonisten: Wirken direkt an den Dopaminrezeptoren
- MAO-B-Hemmer: Verhindern den Abbau von Dopamin
- COMT-Hemmer: Verlängern die Wirkung von Levodopa
- Anticholinergika: Können besonders bei tremordominanten Formen hilfreich sein
Mit fortschreitender Erkrankung wird die medikamentöse Einstellung komplexer, da Wirkungsschwankungen und Nebenwirkungen zunehmen können.
Nicht-medikamentöse Therapieansätze
Ergänzend zur medikamentösen Behandlung sind nicht-medikamentöse Therapien von großer Bedeutung:
- Physiotherapie: Gezieltes Bewegungstraining zur Verbesserung von Mobilität, Gleichgewicht und Koordination
- Ergotherapie: Training von Alltagsaktivitäten und Anpassung des Umfelds
- Logopädie: Verbesserung von Sprache, Stimme und Schluckfunktion
- Psychologische Betreuung: Unterstützung bei der Krankheitsbewältigung und Behandlung von Depressionen
- Ernährungsberatung: Anpassung der Ernährung an die besonderen Bedürfnisse
Operative Verfahren
Bei bestimmten Patienten können operative Verfahren in Betracht gezogen werden:
- Deep brain stimulation (DBS): Implantation of electrodes into specific brain regions for electrical stimulation
- Pump therapies: Continuous administration of medication via a pump
These procedures are primarily used in patients who suffer from severe fluctuations in effectiveness or dyskinesias despite optimal medication adjustment.
Living with Parkinson’s: Coping with everyday life and self-help
Coping with everyday life with Parkinson’s requires adjustments and strategies that can improve quality of life.
Lifestyle modifications
Certain lifestyle factors can positively influence the course of the disease:
- Regular physical activity: Flowing movements such as dancing, Tai Chi, swimming or cycling are particularly suitable.
- Balanced diet: A Mediterranean diet with plenty of fruit, vegetables and omega-3 fatty acids is recommended.
- Sufficient sleep and stress reduction
- Mental activity and social contacts
Adjustments in the home environment
To promote independence and prevent falls, various adjustments can be helpful:
- Removal of tripping hazards such as loose carpets
- Installation of grab bars in the bathroom
- Adjusting furniture and beds to make getting up easier
- Use of special aids for everyday life (e.g. cutlery with thickened handles)
Support and care services
As the disease progresses, professional support may become necessary:
- Outpatient nursing services
- Day care facilities
- Care aids
- Applying for a care level
Applying for a care level assessment early is important in order to gain access to corresponding benefits from long-term care insurance.
conclusion
Parkinson’s disease presents significant challenges for those affected and their families, but also offers many opportunities for active management. Understanding the causes, symptoms, and progression of the disease allows for targeted measures to improve quality of life and positively influence the course of the illness.
A holistic approach is crucial, combining drug therapy, non-drug measures, and lifestyle modifications. Individualized treatment tailored to the patient’s needs and regular review and adjustment of the therapy are of central importance.
Despite the challenges, many Parkinson’s patients can lead active and fulfilling lives for a long time with the right support and treatment. Research is continuously working on new therapeutic approaches that may offer even better treatment options in the future.
FAQs
Q1. Is Parkinson’s disease curable?
Currently, there is no cure for Parkinson’s disease. Available therapies aim to alleviate symptoms and slow the progression of the disease. Research is intensively focused on new approaches that might offer a cure in the future.
Q2. How long can one live with Parkinson’s disease?
The life expectancy of Parkinson’s patients has improved significantly thanks to modern therapies. With good medication, many sufferers have a near-normal life expectancy. However, the individual course of the disease can vary considerably.
Q3. Can Parkinson’s disease be prevented?
Specific prevention is not currently possible. However, certain lifestyle factors such as regular physical activity, a Mediterranean diet, and coffee consumption appear to reduce the risk. Avoiding environmental toxins such as pesticides may also have a protective effect.
Q4. What role does genetics play in Parkinson’s disease?
A genetic cause is present in approximately 5-10% of Parkinson’s patients. Certain gene mutations can increase the risk of developing Parkinson’s. However, most cases occur sporadically, without any discernible familial clustering.
Q5. How does Parkinson’s disease differ from other neurodegenerative diseases?
Unlike other neurodegenerative diseases such as multiple sclerosis, Parkinson’s disease does not progress in relapses, but rather slowly. Furthermore, Parkinson’s disease primarily affects the dopaminergic system, while other diseases can affect other neurotransmitter systems or brain regions.
Q6. What new therapeutic approaches are being researched?
Current research approaches include gene therapies, stem cell transplants, new drugs to influence alpha-synuclein aggregation, and innovative neuromodulation techniques. Personalized therapy concepts based on individual genetic and clinical characteristics are also gaining importance.