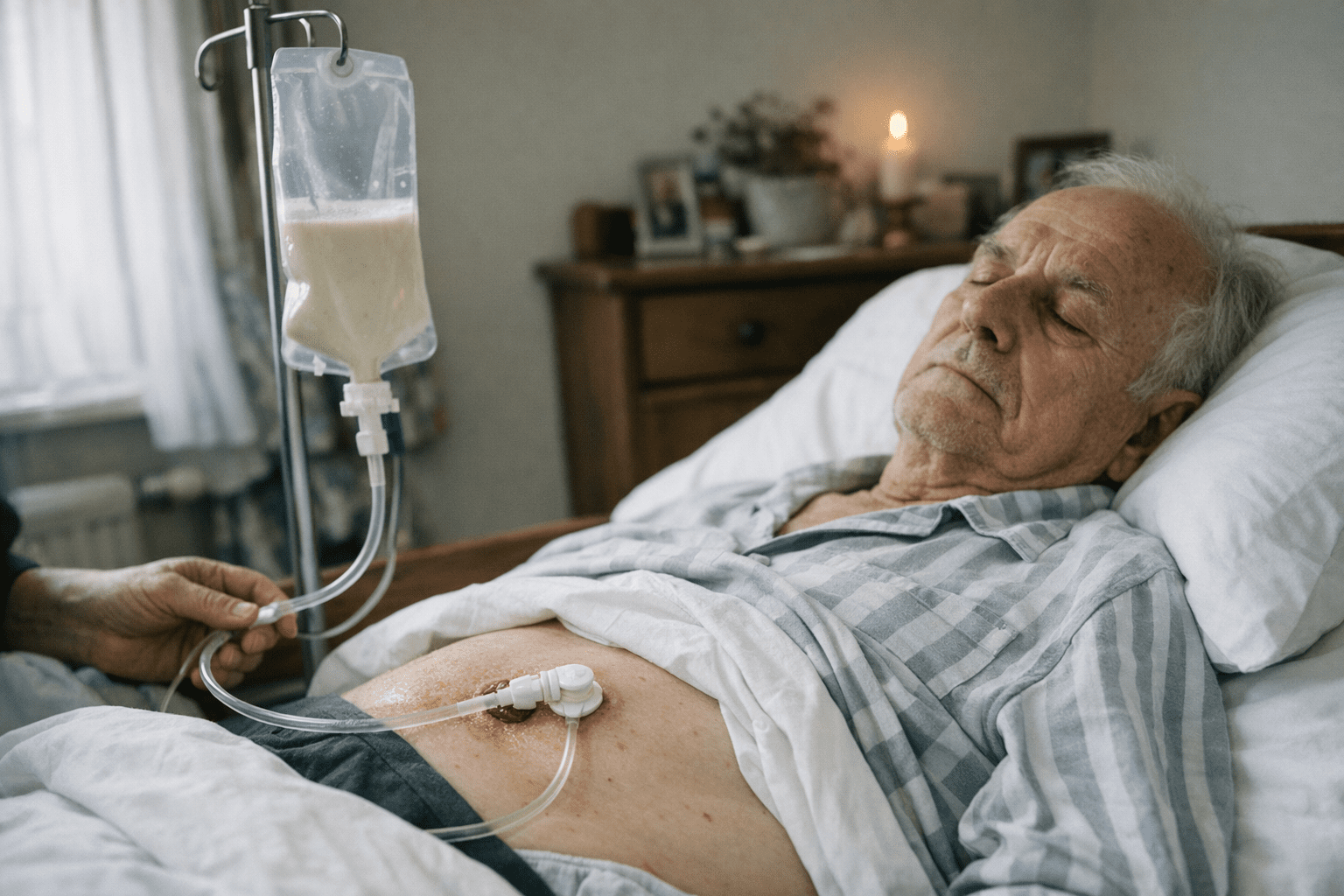
Schluckbeschwerden im Endstadium der Demenz stellen Pflegende vor besondere Herausforderungen, die sowohl praktischer als auch emotionaler Natur sind. Die meisten Menschen mit Demenz erleben im Verlauf ihrer Erkrankung Schmerzen, jedoch sind die Einschätzung und Behandlung dieser Beschwerden bei fortgeschrittener Demenz besonders schwierig. Eine der größten Gefahren, die mit Schluckstörungen verbunden ist, ist die Lungenentzündung, die tatsächlich zu einer häufigen Todesursache bei Betroffenen wird.
Im fortgeschrittenen Stadium der Demenz wirken die Betroffenen körperlich schwächer und sind weniger mobil. Die Beeinträchtigung des Schluckreflexes ist dabei ein typisches Symptom der fortschreitenden Erkrankung. Besonders problematisch: Die Schluckstörung bildet sich meist nicht vollständig selbstständig zurück. Anzeichen wie Husten, Räuspern, Würgen oder Verschlucken sollten daher von Pflegenden frühzeitig erkannt werden. Bei Demenz wird trotz möglicher Einschränkungen grundsätzlich empfohlen, eine orale Ernährung der Sondenernährung vorzuziehen. Dieser Leitfaden bietet Pflegenden und Angehörigen praktische Hilfestellungen zum Umgang mit Schluckbeschwerden im Endstadium der Demenz und unterstützt bei den damit verbundenen ethischen Entscheidungen.
Pflegegrad beantragen – jetzt Unterstützung sichern

Pflegegrad Beantragen
• Mehr Unterstützung im Pflegealltag
• Pflegeleistungen unkompliziert nutzen
• Antragstellung leicht gemacht
• Schritt-für-Schritt Anleitung
Demenz im Endstadium: Was verändert sich?
Im Endstadium der Demenz durchlaufen Betroffene tiefgreifende körperliche und geistige Veränderungen. Diese letzte Phase ist für Pflegende besonders herausfordernd, da die Erkrankten nun vollständig auf Hilfe angewiesen sind – beim Essen und Trinken ebenso wie beim Anziehen, bei der Körperpflege und beim Toilettengang.
Typische körperliche Anzeichen im Endstadium
In dieser Phase werden viele Betroffene bettlägerig, was zusammen mit der allgemeinen Verschlechterung des Gesundheitszustands zu einer erhöhten Anfälligkeit für Infektionen führt. Besonders Lungenentzündungen treten häufig auf und sind eine der häufigsten Todesursachen. Der körperliche Abbau zeigt sich zudem durch:
-
Starke Einschränkungen kognitiver und körperlicher Fähigkeiten
-
Deutliche Schluckstörungen, die die Nahrungsaufnahme erschweren
-
Inkontinenz – Verlust der Kontrolle über Blase und Darm
-
Veränderte Atmung: oft flach, langsam oder unregelmäßig
Betroffene im Endstadium leiden oft unter Schmerzen, die möglicherweise nicht erkannt werden, weil sie sich nicht mehr bemerkbar machen können.
Wie sich Demenzkranke in den letzten Tagen verhalten
Neben den körperlichen Veränderungen kommt es häufig zu massiven Persönlichkeitsveränderungen. Das Verhalten kann geprägt sein durch:
-
Wahnvorstellungen, Ängste und Unruhe
-
Zwanghaftes Wiederholen von Sätzen und Handlungen
-
Völlige Orientierungslosigkeit – Leben nur noch im unmittelbaren Moment
-
Verlust der Sprache – nur noch einzelne Wörter oder Laute
Viele Betroffene erkennen selbst engste Familienmitglieder nicht mehr. Dennoch bleibt die emotionale Erlebnis- und Aufnahmefähigkeit bis zum Tod erhalten, selbst wenn die geistige Leistungsfähigkeit verloren gegangen ist.
Demenz und körperlicher Abbau: Was Angehörige wissen sollten
Trotz aller Einschränkungen bleibt das Bedürfnis nach Schutz und Geborgenheit bis zum Schluss bestehen. Das Stadium der schweren Demenz kann viele Monate, manchmal sogar Jahre dauern. Angehörige sollten folgendes beachten:
Die nonverbale Kommunikation gewinnt an Bedeutung, da der Sinn von Worten oft nicht mehr verstanden wird. Körperkontakt und einfaches Da-Sein werden zunehmend wichtiger. Außerdem können Betroffene bis zuletzt über die Sinnesorgane (Augen, Ohren, Nase und Haut) erreicht werden.
Besonders wichtig: Ortswechsel, wie Verlegungen ins Krankenhaus, sollten in der letzten Lebensphase möglichst vermieden werden, da sie eine große Belastung darstellen können. Die Palliativ- und Hospizversorgung sollte spätestens zu Beginn des schweren Demenzstadiums beginnen – nicht erst in den letzten Lebenstagen.
Schließlich ist eine gute Zusammenarbeit zwischen Ärzten, Pflegekräften und Angehörigen entscheidend, besonders wenn es um schwierige ethische Entscheidungen geht, wie den Umgang mit Nahrungsverweigerung.
Pflegegrad erhöhen – jetzt Möglichkeiten prüfen

Pflegegrad erhöhen
• Mehr Leistungen sichern
• Einfacher Prozess
• Schritt-für-Schritt Anleitung
• Unterstützung für den Pflegealltag
Schluckbeschwerden erkennen und verstehen
Schluckstörungen treten bei 80 bis 93 Prozent der Menschen mit Demenz auf und stellen eine ernsthafte Komplikation im Krankheitsverlauf dar. Besonders im Endstadium wird das Schlucken zu einem zentralen Problem für Betroffene und Pflegende.
Ursachen von Schluckstörungen bei Demenz
Der Mensch schluckt etwa 2.000 Mal täglich, meist unbewusst. Bei Demenz gehen jedoch die kognitiven Fähigkeiten verloren, die für diesen komplexen Vorgang notwendig sind. Zunächst beeinträchtigt die Erkrankung die präorale Phase, in der Nahrung erkannt und der Schluckvorgang eingeleitet wird. Darüber hinaus können auch Zahnschmerzen, Entzündungen oder Pilzinfektionen im Mundraum Schluckprobleme verursachen. Manche Medikamente lösen Übelkeit oder Appetitlosigkeit aus, was ebenfalls zur Nahrungsverweigerung führen kann.
Anzeichen für Schluckprobleme richtig deuten
Besonders aufmerksam sollten Pflegende bei folgenden Warnsignalen werden:
-
Häufiges Verschlucken, Husten und Räuspern beim Essen
-
Speisereste bleiben im Mund oder Nahrung läuft heraus
-
Gurgelnder Stimmklang und Probleme beim Kauen
Besorgniserregend ist, dass etwa 40-60% der Schluckstörungen klinisch nicht erkannt werden. Spitaleintritte aufgrund von Mangelernährung und Dehydration kommen bei Demenzkranken zehnmal häufiger vor als bei Gleichaltrigen.
Unterschied zwischen Dysphagie und Nahrungsverweigerung
Während Dysphagie eine medizinische Schluckstörung bezeichnet, handelt es sich bei Demenz oft um eine „intentionale Ess- und Trinkstörung“. Tatsächlich spielen psychologische Faktoren eine wichtige Rolle: Speisen werden manchmal als fremd wahrgenommen oder lösen Ängste aus. Oft liegt auch eine Mischform aus kognitiven und motorischen Schwierigkeiten vor.
Wie lange lebt man ohne Essen bei Demenz?
Die Zeitspanne bis zum Eintritt in die Sterbephase lässt sich kaum vorhersagen, wenn ein Mensch mit Demenz aufhört zu essen. Allerdings weiß man von Menschen mit klarem Verstand, die beispielsweise an Krebs verstorben sind, dass am Lebensende kein Hungergefühl mehr besteht. Ebenso verursacht Flüssigkeitsmangel am Lebensende kein nennenswertes Durstgefühl, solange die Mundschleimhaut feucht gehalten wird. Die eigentliche Sterbephase dauert meist nur einige Tage, wobei die Atmung zunehmend flacher und unregelmäßiger wird.
Pflegehilfsmittel kostenlos beantragen – jetzt Pflegebox sichern

Pflegebox Beantragen
• Monatliche Pflegehilfsmittel erhalten
• Kostenfreie Lieferung
• Schnell & unkompliziert
• Jetzt sichern!
Praktischer Umgang mit Schluckstörungen
Der praktische Umgang mit Schluckbeschwerden im Alltag erfordert spezifische Ansätze, damit Menschen mit Demenz trotz ihrer Einschränkungen ausreichend Nahrung und Flüssigkeit zu sich nehmen können. Die richtige Unterstützung kann dabei helfen, Komplikationen zu vermeiden und die Lebensqualität zu erhalten.
Angepasste Ernährung: Pürierte Kost und Fingerfood
Pürierte Kost bietet für Menschen mit starken Schluckstörungen eine sichere Alternative, da sie leichter zu schlucken ist und das Risiko des Verschluckens minimiert. Wichtig ist die richtige Konsistenz – die Nahrung sollte glatt und frei von Klumpen sein. Damit das Essen appetitlich bleibt, kann es mit speziellen Formen wieder in die ursprüngliche Gestalt gebracht werden. Beispielsweise lassen sich pürierte Lebensmittel mit Silikonformen als Möhren oder Hähnchenkeulen darstellen.
Fingerfood eignet sich besonders für Demenzkranke, die Schwierigkeiten mit Besteck haben oder nicht mehr am Tisch sitzen bleiben können. Es ermöglicht den Betroffenen, selbstständig und in ihrem eigenen Tempo zu essen. Geeignet sind mundgerechte Häppchen wie Käsewürfel, Fleischbällchen oder belegtes Brot in kleinen Stücken. Pro Person sind etwa sechs bis acht Häppchen ausreichend.
Flüssigkeitsgabe: Andickung und geeignete Trinkhilfen
Das Andicken von Flüssigkeiten mit speziellen Pulvern kann das Verschlucken reduzieren. Allerdings zeigen Studien, dass sehr dicke Flüssigkeiten (honigähnliche Konsistenz) zwar kurzfristig das Eintreten von Flüssigkeit in die Lunge verhindern können, aber längerfristig zu einer höheren Anzahl von Lungenentzündungen führen können.
Verschiedene Trinkhilfen unterstützen bei Schluckstörungen:
-
Dysphagiebecher mit Nasenausschnitt, damit der Kopf nicht zurückgelegt werden muss
-
Trinkhalme mit Rückflussstop für Menschen mit zu geringer Saugkraft
-
Provale-Trinkbecher, die nur 10 ml Flüssigkeit pro Schluck abgeben
Hilfsmittel zur Unterstützung beim Essen
Thermo-Teller helfen, das Essen länger warm zu halten, sodass Menschen mit Schluckstörungen ohne Zeitdruck essen können. Flexible Dysphagie-Löffel aus weichem Material ermöglichen es, auch mit dem Löffel im Mund zu schlucken. Für bessere Orientierung eignen sich farbige Teller mit Kontrasten, die Menschen mit Demenz helfen, Nahrung besser zu erkennen.
Eat-by-walking und andere alternative Modelle
Für Menschen mit Demenz, die nicht am Tisch sitzen bleiben können, bietet das „Eat-by-walking“-Modell eine Lösung. Dabei werden kleine Fingerfood-Häppchen an verschiedenen Stationen im Wohnbereich platziert, an denen die Betroffenen vorbeikommen. Diese Methode eignet sich besonders für Menschen mit erhöhtem Energiebedarf von bis zu 4.000 kcal täglich aufgrund ihrer ständigen Bewegung.
Alternativ können auch sogenannte Imbiss-Stationen eingerichtet oder ein Bauchladen verwendet werden, mit dem die unruhigen Personen ihr Essen mit sich tragen können. Die Nahrungsaufnahme wird dadurch erleichtert und die Selbstständigkeit gefördert, während gleichzeitig der erhöhte Energiebedarf gedeckt wird.
Künstliche Ernährung und ethische Entscheidungen
Die ethischen Fragen rund um künstliche Ernährung gehören zu den schwierigsten Aspekten der Demenzversorgung im Endstadium. Ärzte, Pflegende und Angehörige müssen gemeinsam abwägen, was im besten Interesse des Betroffenen liegt.
PEG-Sonde: Wann ist sie sinnvoll?
Eine PEG-Sonde (perkutane endoskopische Gastrostomie) ist ein durch die Bauchdecke in den Magen gelegter Zugang zur künstlichen Ernährung. Allerdings zeigen Studien, dass eine Sondenernährung bei schwerer und fortgeschrittener Demenz weder das Überleben verlängert noch die Lebensqualität verbessert. Die Deutsche Gesellschaft für Ernährungsmedizin empfiehlt daher bei schwerer Demenz generell keine Sondenernährung. Tatsächlich erhöht sich bei bestehenden Schluckstörungen und Ernährung über eine Sonde sogar die Aspirationsgefahr.
In bestimmten Situationen kann eine PEG dennoch sinnvoll sein:
-
Bei Schluckstörungen, die schon sehr früh im Verlauf der Demenzerkrankung auftreten
-
Vorübergehend bei akuten Situationen mit geringer Nahrungsaufnahme in frühen und mittleren Demenzstadien
Demenz Endstadium und Verzicht auf Ernährung
Das nachlassende Bedürfnis nach Nahrung ist ein typisches Symptom des Sterbeprozesses. Kleine Mengen Flüssigkeit oder das Befeuchten der Mundschleimhaut reichen oft aus, um Durstgefühle zu stillen. Der bewusste Verzicht auf eine PEG-Sonde im Endstadium stellt kein moralisch unzulässiges „Verhungern-lassen“ dar. Vielmehr kann diese Entscheidung dazu beitragen, Hindernisse im natürlichen Sterbeprozess zu beseitigen.
Flüssigkeitsmangel führt zur Ausschüttung körpereigener Opiate im Gehirn und kann einen schmerzlindernden, anästhesierenden Effekt haben. Am Lebensende steht das aktuelle Wohlbefinden des Menschen mit Demenz im Mittelpunkt aller Bemühungen.
Patientenverfügung und mutmaßlicher Wille
Eine Patientenverfügung ist für rechtliche Vertreter und behandelnde Ärzte grundsätzlich bindend. Wenn ein Mensch mit Demenz darin künstliche Ernährung ablehnt, muss diese Entscheidung respektiert werden. Liegt keine Patientenverfügung vor, ist der mutmaßliche Wille zu ermitteln – basierend auf früheren Äußerungen, Überzeugungen und Wertvorstellungen des Betroffenen.
Rechtliche Grundlagen für Bevollmächtigte
Die Entscheidung für oder gegen eine künstliche Ernährung setzt zunächst eine ärztliche Indikation voraus. Zusätzlich bedarf sie der Einwilligung des Patienten oder – bei Einwilligungsunfähigkeit – seines rechtlichen Vertreters. Der Vertreter muss den tatsächlichen oder mutmaßlichen Patientenwillen feststellen und sich mit dem Arzt einig sein (Vier-Augen-Prinzip). Bei Meinungsverschiedenheiten entscheidet das Betreuungsgericht.
Bevollmächtigte und Betreuer können eine ethische Fallbesprechung anregen, um im Sinne des Patienten zu entscheiden. Sind sich Arzt und Patientenvertreter einig, dass die Einstellung der Ernährung dem Willen des Patienten entspricht, ist keine Genehmigung des Betreuungsgerichts erforderlich.
Fazit
Die Betreuung von Menschen mit Demenz im Endstadium stellt zweifelsohne eine der größten Herausforderungen für Pflegende dar. Schluckbeschwerden treten dabei besonders häufig auf und erfordern spezifische Maßnahmen sowie einfühlsame Betreuung. Unquestionably bleiben trotz kognitiver Einschränkungen emotionale Bedürfnisse bis zum Lebensende bestehen, was eine würdevolle Versorgung unerlässlich macht.
Verschiedene Ansätze können Betroffenen helfen, ausreichend Nahrung und Flüssigkeit aufzunehmen. Pürierte Kost, Fingerfood oder alternative Modelle wie „Eat-by-walking“ bieten praktische Lösungen für den Alltag. Gleichzeitig müssen ethische Fragen zur künstlichen Ernährung sorgfältig abgewogen werden. Therefore sollten Entscheidungen stets den mutmaßlichen Willen des Betroffenen berücksichtigen und das aktuelle Wohlbefinden in den Mittelpunkt stellen.
Angehörige und Pflegende stehen vor der Aufgabe, Symptome richtig zu deuten und angemessen zu reagieren. Nonverbale Kommunikation gewinnt dabei zunehmend an Bedeutung. Above all sollte die Palliativversorgung nicht erst in den letzten Lebenstagen, sondern bereits zu Beginn des schweren Demenzstadiums einsetzen.
Die Entscheidung gegen eine künstliche Ernährung bedeutet keineswegs, den Betroffenen zu vernachlässigen. Rather entspricht sie oft dem natürlichen Verlauf des Sterbeprozesses und kann unnötiges Leid verhindern. Familienmitglieder und Pflegepersonal müssen eng zusammenarbeiten, um schwierige Entscheidungen gemeinsam zu treffen.
Der Umgang mit Schluckbeschwerden bei Demenz erfordert fachliches Wissen, Geduld und emotionale Stärke. Ziel aller Bemühungen bleibt stets, die Lebensqualität des Menschen mit Demenz so lange wie möglich zu erhalten und einen würdevollen Abschied zu ermöglichen. Letztendlich zeigt sich wahre Menschlichkeit gerade im Umgang mit den Schwächsten – eine Herausforderung, die trotz aller Schwierigkeiten tiefe Erfüllung schenken kann.
FAQs
Q1. Wie kann man Schluckbeschwerden bei Demenz im Endstadium erkennen? Anzeichen für Schluckprobleme sind häufiges Husten, Räuspern oder Würgen beim Essen, im Mund verbleibende Speisereste oder ein gurgelnder Stimmklang. Pflegende sollten auf diese Warnsignale achten, da viele Schluckstörungen unerkannt bleiben.
Q2. Welche Ernährungsoptionen gibt es bei Schluckstörungen im fortgeschrittenen Demenzstadium? Pürierte Kost und Fingerfood sind gute Alternativen. Pürierte Nahrung lässt sich leichter schlucken, während Fingerfood die Selbstständigkeit fördert. Spezielle Hilfsmittel wie Thermo-Teller oder flexible Löffel können ebenfalls unterstützen.
Q3. Ist eine PEG-Sonde bei schwerer Demenz sinnvoll? Generell wird bei schwerer Demenz keine Sondenernährung empfohlen, da sie weder das Überleben verlängert noch die Lebensqualität verbessert. In Einzelfällen, wie bei früh auftretenden Schluckstörungen, kann sie jedoch in Betracht gezogen werden.
Q4. Wie lange kann ein Mensch mit Demenz ohne Nahrung und Flüssigkeit leben? Die genaue Zeitspanne lässt sich kaum vorhersagen. Am Lebensende besteht oft kein Hunger- oder Durstgefühl mehr. Die eigentliche Sterbephase dauert meist nur einige Tage, wobei die Atmung zunehmend flacher wird.
Q5. Welche rechtlichen Aspekte sind bei Entscheidungen zur künstlichen Ernährung zu beachten? Eine Patientenverfügung ist für Ärzte und rechtliche Vertreter bindend. Ohne Verfügung muss der mutmaßliche Wille ermittelt werden. Bevollmächtigte und Betreuer entscheiden gemeinsam mit dem Arzt. Bei Uneinigkeit entscheidet das Betreuungsgericht.