Einleitung
Diabetes mellitus Typ 2 zählt zu den bedeutendsten Volkskrankheiten in Deutschland und weltweit. Die chronische Stoffwechselerkrankung, bei der der Körper nicht mehr ausreichend auf das Hormon Insulin reagiert, betrifft aktuell etwa 8,9 Millionen Menschen in Deutschland mit einer geschätzten Dunkelziffer von weiteren zwei Millionen nicht diagnostizierten Fällen. Prognosen des Robert-Koch-Instituts deuten darauf hin, dass bis zum Jahr 2050 etwa 16 Prozent der deutschen Bevölkerung – mehr als sechs Millionen Menschen – an Typ-2-Diabetes erkrankt sein könnten, sofern keine wirksamen Präventionsmaßnahmen ergriffen werden.Die Erkrankung entwickelt sich schleichend über Jahre hinweg und bleibt oft lange unbemerkt. Unbehandelt kann Typ-2-Diabetes zu schwerwiegenden Folgeerkrankungen führen, darunter Herzinfarkt, Schlaganfall, Nierenversagen, Erblindung und das diabetische Fußsyndrom. Die gesundheitlichen und wirtschaftlichen Folgen sind erheblich – die Ausgaben für Diabetes-Medikamente sind in den letzten fünf Jahren um mehr als 56 Prozent gestiegen.Besonders alarmierend ist die zunehmende Prävalenz bei Kindern und Jugendlichen. Aktuelle Analysen zeigen einen jährlichen Anstieg von durchschnittlich 7,2 Prozent in dieser Altersgruppe. Im Jahr 2022 waren bereits etwa 970 Kinder und Jugendliche in Deutschland von Typ-2-Diabetes betroffen – eine Entwicklung, die eng mit steigenden Übergewichts- und Adipositasraten zusammenhängt.Dieser Leitfaden richtet sich an Betroffene, Angehörige, Pflegekräfte und medizinisches Fachpersonal. Er bietet umfassende Informationen zur Prävention, Früherkennung, Überwachung und gesunden Lebensführung bei Typ-2-Diabetes. Ziel ist es, das Verständnis für die Erkrankung zu vertiefen und praktische Handlungsempfehlungen zu geben, um das Erkrankungsrisiko zu senken, Komplikationen zu vermeiden und die Lebensqualität trotz Diabetes zu verbessern.

Pflegegrad Beantragen

Pflegegrad Beantragen
• Mehr Unterstützung im Pflegealltag
• Pflegeleistungen unkompliziert nutzen
• Antragstellung leicht gemacht
• Schritt-für-Schritt Anleitung
Prävention: Risikofaktoren erkennen und gegensteuern
Typ-2-Diabetes ist keine unabwendbare Erkrankung. Durch frühzeitiges Erkennen von Risikofaktoren und gezielte Präventionsmaßnahmen lässt sich das Erkrankungsrisiko deutlich reduzieren. Die Prävention beginnt mit dem Bewusstsein für die eigenen Risikofaktoren und umfasst sowohl individuelle Verhaltensänderungen als auch strukturelle Maßnahmen.
Risikofaktoren identifizieren
Die Entstehung von Typ-2-Diabetes wird durch verschiedene Faktoren begünstigt, die teilweise beeinflussbar, teilweise unveränderlich sind. Zu den wichtigsten Risikofaktoren zählen:
- Übergewicht und Adipositas: Ein Body-Mass-Index (BMI) über 25 kg/m² erhöht das Diabetesrisiko erheblich. Besonders das viszerale Bauchfett ist metabolisch aktiv und fördert Insulinresistenz.
- Bewegungsmangel: Regelmäßige körperliche Aktivität verbessert die Insulinsensitivität und senkt das Diabetesrisiko um bis zu 40 Prozent.
- Ungesunde Ernährung: Eine kalorien- und zuckerreiche Ernährung mit hohem Anteil an gesättigten Fettsäuren und verarbeiteten Lebensmitteln begünstigt die Entstehung von Übergewicht und Insulinresistenz.
- Genetische Veranlagung: Das Diabetesrisiko ist etwa doppelt so hoch, wenn ein Elternteil betroffen ist, und vervierfacht sich, wenn beide Eltern erkrankt sind. Genetisches Risiko bei Typ-2-Diabetes
- Alter: Mit zunehmendem Alter steigt das Risiko für Typ-2-Diabetes. Der Hauptanstieg beginnt ab dem 40. Lebensjahr.
- Ethnische Zugehörigkeit: Menschen mit Migrationshintergrund aus dem Mittelmeerraum, dem Nahen Osten, Asien und Afrika haben ein erhöhtes Erkrankungsrisiko.
- Schwangerschaftsdiabetes: Frauen, die während der Schwangerschaft einen Gestationsdiabetes entwickelt haben, tragen ein siebenfach erhöhtes Risiko, später an Typ-2-Diabetes zu erkranken.
- Prädiabetes: Erhöhte Nüchternblutzuckerwerte (100-125 mg/dl) oder gestörte Glukosetoleranz (140-199 mg/dl zwei Stunden nach Glukosebelastung) erhöhen das Risiko für die Entwicklung eines manifesten Diabetes erheblich.
Ernährungsumstellung als Präventionsmaßnahme
Eine ausgewogene Ernährung ist ein zentraler Baustein der Diabetesprävention. Folgende Ernährungsprinzipien haben sich als besonders wirksam erwiesen:
- Mediterrane Ernährung: Reich an Gemüse, Obst, Vollkornprodukten, Hülsenfrüchten, Nüssen, Olivenöl und Fisch. Studien belegen eine Risikoreduktion um bis zu 30 Prozent.
- Ballaststoffreiche Kost: Täglich 30 Gramm Ballaststoffe aus Vollkornprodukten, Hülsenfrüchten, Gemüse und Obst verbessern die Blutzuckerregulation und fördern ein längeres Sättigungsgefühl.
- Reduzierter Zuckerkonsum: Die Deutsche Gesellschaft für Ernährung empfiehlt, den Konsum von zugesetztem Zucker auf maximal 10 Prozent der täglichen Energiezufuhr zu beschränken.
- Gesunde Fette: Der Austausch gesättigter Fettsäuren gegen ungesättigte Fettsäuren aus pflanzlichen Ölen, Nüssen und Fisch verbessert die Insulinsensitivität.
- Portionskontrolle: Die Kontrolle der Energiezufuhr ist entscheidend für die Gewichtsregulation und damit für die Diabetesprävention.
Bewegung als Schlüssel zur Prävention
Regelmäßige körperliche Aktivität ist ein wesentlicher Faktor zur Senkung des Diabetesrisikos:
- Ausdauertraining: Mindestens 150 Minuten moderate Aktivität pro Woche (z.B. zügiges Gehen, Radfahren, Schwimmen) verbessert die Insulinsensitivität und fördert die Gewichtskontrolle.
- Krafttraining: Zwei- bis dreimal wöchentlich durchgeführtes Krafttraining steigert die Muskelmasse, erhöht den Grundumsatz und verbessert den Glukosestoffwechsel. Krafttraining entscheidend
- Alltagsbewegung: Treppensteigen statt Aufzugfahren, zu Fuß gehen oder mit dem Fahrrad fahren statt Auto fahren – jede zusätzliche Bewegung im Alltag trägt zur Prävention bei.
- Sitzzeiten reduzieren: Langes Sitzen ist ein unabhängiger Risikofaktor für Stoffwechselerkrankungen. Regelmäßige Bewegungspausen sind daher empfehlenswert.
Strukturelle Präventionsmaßnahmen
Neben individuellen Verhaltensänderungen sind auch strukturelle Maßnahmen auf gesellschaftlicher Ebene wichtig:
- Gesundheitsförderung in Schulen und Kitas: Qualitätsstandards für gesunde Verpflegung und ausreichend Bewegungsangebote.
- Betriebliche Gesundheitsförderung: Bewegungsprogramme, gesunde Kantinenverpflegung und Stressmanagement am Arbeitsplatz.
- Kommunale Bewegungsförderung: Schaffung bewegungsfreundlicher Umgebungen durch Rad- und Fußwege, Grünflächen und Sportanlagen.
- Lebensmittelkennzeichnung: Transparente Nährwertkennzeichnung zur Förderung gesünderer Kaufentscheidungen.
- Einschränkung von Werbung für ungesunde Lebensmittel: Besonders solche, die sich an Kinder richtet.
Pflegegrad Erhöhen

Pflegegrad erhöhen
• Mehr Leistungen sichern
• Einfacher Prozess
• Schritt-für-Schritt Anleitung
• Unterstützung für den Pflegealltag
Früherkennung: Symptome erkennen und rechtzeitig handeln
Die Früherkennung von Typ-2-Diabetes ist entscheidend, um Folgeschäden zu vermeiden. Da die Erkrankung oft lange symptomlos verläuft, sind regelmäßige Vorsorgeuntersuchungen besonders wichtig.
Warnzeichen und Symptome
Folgende Symptome können auf einen erhöhten Blutzuckerspiegel hindeuten:
- Verstärkter Durst und häufiges Wasserlassen: Erhöhte Blutzuckerwerte führen zu vermehrter Wasserausscheidung und infolgedessen zu Durstgefühl.
- Ungewollter Gewichtsverlust: Trotz normaler oder sogar erhöhter Nahrungsaufnahme kann es zu Gewichtsverlust kommen, da der Körper Glukose nicht verwerten kann.
- Müdigkeit und Leistungsminderung: Wenn Zellen nicht ausreichend mit Glukose versorgt werden können, führt dies zu Energiemangel und Erschöpfung.
- Erhöhte Infektanfälligkeit: Besonders Harnwegsinfekte und Hautinfektionen treten häufiger auf.
- Wundheilungsstörungen: Schlecht heilende Wunden können ein Hinweis auf erhöhte Blutzuckerwerte sein.
- Sehstörungen: Schwankende Blutzuckerwerte können zu vorübergehenden Sehveränderungen führen.
Vorsorgeuntersuchungen
Regelmäßige Vorsorgeuntersuchungen sind entscheidend für die Früherkennung:
- Gesundheits-Check-up: Ab dem 35. Lebensjahr übernehmen die Krankenkassen alle drei Jahre einen Gesundheits-Check-up, der auch eine Blutzuckermessung beinhaltet.
- Diabetes-Screening: Bei Risikofaktoren wie Übergewicht, familiärer Vorbelastung oder Bluthochdruck sollte bereits früher und häufiger ein Diabetes-Screening erfolgen.
- Nüchternblutzucker: Ein Nüchternblutzuckerwert von ≥ 126 mg/dl (7,0 mmol/l) an zwei verschiedenen Tagen weist auf einen Diabetes hin.
- Oraler Glukosetoleranztest (oGTT): Bei diesem Test wird der Blutzucker nüchtern und zwei Stunden nach Einnahme einer Glukoselösung gemessen. Ein Wert ≥ 200 mg/dl (11,1 mmol/l) nach zwei Stunden deutet auf einen Diabetes hin.
- HbA1c-Wert: Dieser Langzeitblutzuckerwert gibt Aufschluss über die durchschnittliche Blutzuckerkonzentration der letzten zwei bis drei Monate. Ein Wert ≥ 6,5% spricht für einen Diabetes. HbA1c Werte verstehen
Risikotests und Selbsteinschätzung
Verschiedene Risikotests können helfen, das persönliche Diabetesrisiko einzuschätzen:
- FINDRISK-Test: Dieser validierte Fragebogen ermöglicht eine Einschätzung des persönlichen Diabetesrisikos für die nächsten zehn Jahre anhand einfacher Fragen zu Alter, BMI, Bauchumfang, Bewegung, Ernährung und familiärer Vorbelastung.
- DRT (Deutscher Diabetes-Risiko-Test): Ein vom Deutschen Institut für Ernährungsforschung entwickelter Test zur Risikoabschätzung.
- Online-Risikotests: Verschiedene Krankenkassen und Gesundheitsorganisationen bieten Online-Tests zur Selbsteinschätzung an.
Prädiabetes erkennen und behandeln
Der Prädiabetes ist ein Vorstadium des Typ-2-Diabetes und durch folgende Werte gekennzeichnet:
- Gestörte Nüchternglukose: Nüchternblutzucker zwischen 100 und 125 mg/dl (5,6-6,9 mmol/l).
- Gestörte Glukosetoleranz: Blutzuckerwert zwei Stunden nach Glukosebelastung zwischen 140 und 199 mg/dl (7,8-11,0 mmol/l).
- HbA1c-Wert: Zwischen 5,7% und 6,4%.
Die Diagnose Prädiabetes sollte als Warnsignal verstanden werden. Durch konsequente Lebensstiländerungen kann in diesem Stadium die Entwicklung eines manifesten Diabetes in vielen Fällen noch verhindert oder verzögert werden.
Pflegebox Beantragen

Pflegebox Beantragen
• Monatliche Pflegehilfsmittel erhalten
• Kostenfreie Lieferung
• Schnell & unkompliziert
• Jetzt sichern!
Überwachung: Blutzuckerkontrolle und regelmäßige Untersuchungen
Die regelmäßige Überwachung des Blutzuckers und anderer Gesundheitsparameter ist entscheidend für die erfolgreiche Behandlung von Typ-2-Diabetes und die Vermeidung von Folgeerkrankungen.
Methoden der Blutzuckermessung
Je nach individueller Situation stehen verschiedene Methoden zur Blutzuckermessung zur Verfügung:
- Konventionelle Blutzuckermessung: Die punktuelle Messung mit Blutzuckermessgerät, Teststreifen und Stechhilfe ist die klassische Methode. Die Messfrequenz wird individuell festgelegt – von mehrmals täglich bis zu einigen Messungen pro Woche.
- Kontinuierliche Glukosemessung (CGM): Ein Sensor misst kontinuierlich den Glukosegehalt in der Gewebeflüssigkeit und überträgt die Werte an ein Empfangsgerät oder eine Smartphone-App. Dies ermöglicht die Erkennung von Blutzuckerschwankungen und -trends.
- Flash-Glukosemessung (FGM): Ähnlich wie CGM, jedoch werden die Daten nur bei aktiver Abfrage durch Scannen des Sensors übertragen. Diese Methode wird zunehmend auch bei Typ-2-Diabetes eingesetzt.
- HbA1c-Messung: Dieser Laborwert sollte alle drei bis sechs Monate bestimmt werden und gibt Aufschluss über die langfristige Blutzuckereinstellung.
Zielwerte für die Blutzuckereinstellung
Die Therapieziele sollten individuell festgelegt werden, unter Berücksichtigung von Alter, Begleiterkrankungen und persönlichen Präferenzen:
- Nüchternblutzucker: In der Regel 100-125 mg/dl (5,6-6,9 mmol/l).
- Blutzucker nach den Mahlzeiten: Idealerweise unter 160 mg/dl (8,9 mmol/l) zwei Stunden nach dem Essen.
- HbA1c-Wert: Je nach individueller Situation zwischen 6,5% und 8,0%. Bei jüngeren Patienten ohne Begleiterkrankungen werden oft niedrigere Werte angestrebt, bei älteren Patienten oder solchen mit Begleiterkrankungen können höhere Werte akzeptabel sein.
- Vermeidung von Hypoglykämien: Blutzuckerwerte unter 70 mg/dl (3,9 mmol/l) sollten vermieden werden.
Regelmäßige ärztliche Kontrolluntersuchungen
Neben der Blutzuckerkontrolle sind regelmäßige ärztliche Untersuchungen wichtig:
- Vierteljährliche Kontrollen: Blutdruck, Gewicht, Fußinspektion, Blutzuckerprotokolle, Medikamentenanpassung.
- Halbjährliche Kontrollen: HbA1c-Wert, Nierenfunktion (Kreatinin, GFR), Urinuntersuchung auf Eiweiß (Albumin).
- Jährliche Kontrollen: Umfassende Laboruntersuchung (Blutfette, Leberwerte, Nierenwerte), augenärztliche Untersuchung, ausführliche Fußuntersuchung mit Prüfung der Nervenfunktion und Durchblutung, EKG, Impfstatus überprüfen.
Selbstüberwachung und Dokumentation
Die Selbstüberwachung umfasst mehr als nur die Blutzuckermessung:
- Blutzuckertagebuch: Dokumentation der Messwerte, idealerweise mit Angaben zu Mahlzeiten, körperlicher Aktivität und Medikamenteneinnahme.
- Digitale Hilfsmittel: Apps und elektronische Tagebücher erleichtern die Dokumentation und Auswertung der Daten.
- Blutdruckkontrolle: Regelmäßige Blutdruckmessungen sind wichtig, da Bluthochdruck ein häufiger Begleiter von Diabetes ist. Bluthochdruck senken
- Gewichtskontrolle: Regelmäßiges Wiegen hilft, Veränderungen frühzeitig zu erkennen und gegenzusteuern.
- Fußinspektion: Tägliche Kontrolle der Füße auf Verletzungen, Druckstellen oder Infektionen.
Gesunde Lebensführung: Alltag mit Diabetes gestalten
Ein gesunder Lebensstil ist die Basis jeder Diabetestherapie. Durch gezielte Maßnahmen in den Bereichen Ernährung, Bewegung und Stressmanagement kann die Blutzuckereinstellung verbessert und das Risiko für Folgeerkrankungen reduziert werden.
Ernährungsempfehlungen bei Diabetes
Eine diabetesgerechte Ernährung orientiert sich an den allgemeinen Prinzipien gesunder Ernährung, mit besonderem Augenmerk auf die Blutzuckerwirkung der Lebensmittel:
- Kohlenhydratbewusstsein: Die Menge und Art der Kohlenhydrate beeinflusst den Blutzuckeranstieg nach den Mahlzeiten. Komplexe Kohlenhydrate aus Vollkornprodukten, Hülsenfrüchten und Gemüse sind zu bevorzugen. Gemüse-Guide für Diabetiker
- Glykämischer Index und glykämische Last: Lebensmittel mit niedrigem glykämischem Index führen zu einem langsameren Blutzuckeranstieg und sind daher vorteilhaft.
- Ballaststoffreiche Ernährung: Ballaststoffe verlangsamen die Aufnahme von Kohlenhydraten und verbessern die Blutzuckerregulation.
- Proteinquellen: Mageres Fleisch, Fisch, Hülsenfrüchte, Milchprodukte und Eier liefern hochwertiges Protein ohne den Blutzucker stark zu beeinflussen.
- Gesunde Fette: Ungesättigte Fettsäuren aus pflanzlichen Ölen, Nüssen und Fisch verbessern die Insulinsensitivität und schützen das Herz-Kreislauf-System.
- Regelmäßige Mahlzeiten: Eine gleichmäßige Verteilung der Nahrungsaufnahme über den Tag kann Blutzuckerschwankungen reduzieren.
Bewegung und Sport mit Diabetes
Körperliche Aktivität ist ein wesentlicher Bestandteil der Diabetestherapie:
- Individuelles Bewegungsprogramm: Die Art und Intensität der Bewegung sollte an den Gesundheitszustand, die körperliche Fitness und persönliche Vorlieben angepasst werden.
- Kombination aus Ausdauer- und Krafttraining: Diese Kombination hat sich als besonders effektiv für die Blutzuckerregulation erwiesen.
- Blutzuckerkontrolle beim Sport: Bei insulinpflichtigen Patienten ist eine Kontrolle vor, gegebenenfalls während und nach dem Sport wichtig, um Hypoglykämien zu vermeiden.
- Regelmäßigkeit: Regelmäßige moderate Aktivität ist effektiver als gelegentliche intensive Belastungen.
- Alltagsbewegung: Neben strukturiertem Sport sollte auch die Bewegung im Alltag gefördert werden.
Stressmanagement und psychische Gesundheit
Die psychische Komponente wird bei der Diabetesbehandlung oft unterschätzt:
- Stressbewältigung: Chronischer Stress kann den Blutzucker negativ beeinflussen. Entspannungstechniken wie progressive Muskelentspannung, Meditation oder Yoga können helfen.
- Umgang mit der Diagnose: Die Diagnose Diabetes kann verschiedene emotionale Reaktionen auslösen. Psychologische Unterstützung kann den Umgang mit der Erkrankung erleichtern.
- Diabetes-Distress: Viele Patienten leiden unter der Belastung durch die ständige Selbstkontrolle und Therapieanforderungen. Frühzeitige Erkennung und Behandlung sind wichtig.
- Depression: Menschen mit Diabetes haben ein erhöhtes Risiko für Depressionen. Bei entsprechenden Symptomen sollte professionelle Hilfe in Anspruch genommen werden. Pflegegrad bei Depression
Schulung und Selbstmanagement
Diabetesschulungen vermitteln das notwendige Wissen und die Fertigkeiten für den Umgang mit der Erkrankung:
- Strukturierte Schulungsprogramme: In Deutschland stehen verschiedene evaluierte Schulungsprogramme zur Verfügung, die von den Krankenkassen finanziert werden.
- Selbstmanagement-Kompetenzen: Dazu gehören die korrekte Blutzuckermessung, die Anpassung der Ernährung, die richtige Medikamenteneinnahme und das Erkennen und Behandeln von Unter- und Überzuckerungen.
- Digitale Unterstützung: Apps, Webinare und Online-Communities können das Selbstmanagement unterstützen und den Austausch mit anderen Betroffenen fördern.
- Disease-Management-Programme (DMP): Diese strukturierten Behandlungsprogramme für chronisch Kranke bieten eine umfassende Betreuung und regelmäßige Kontrollen.
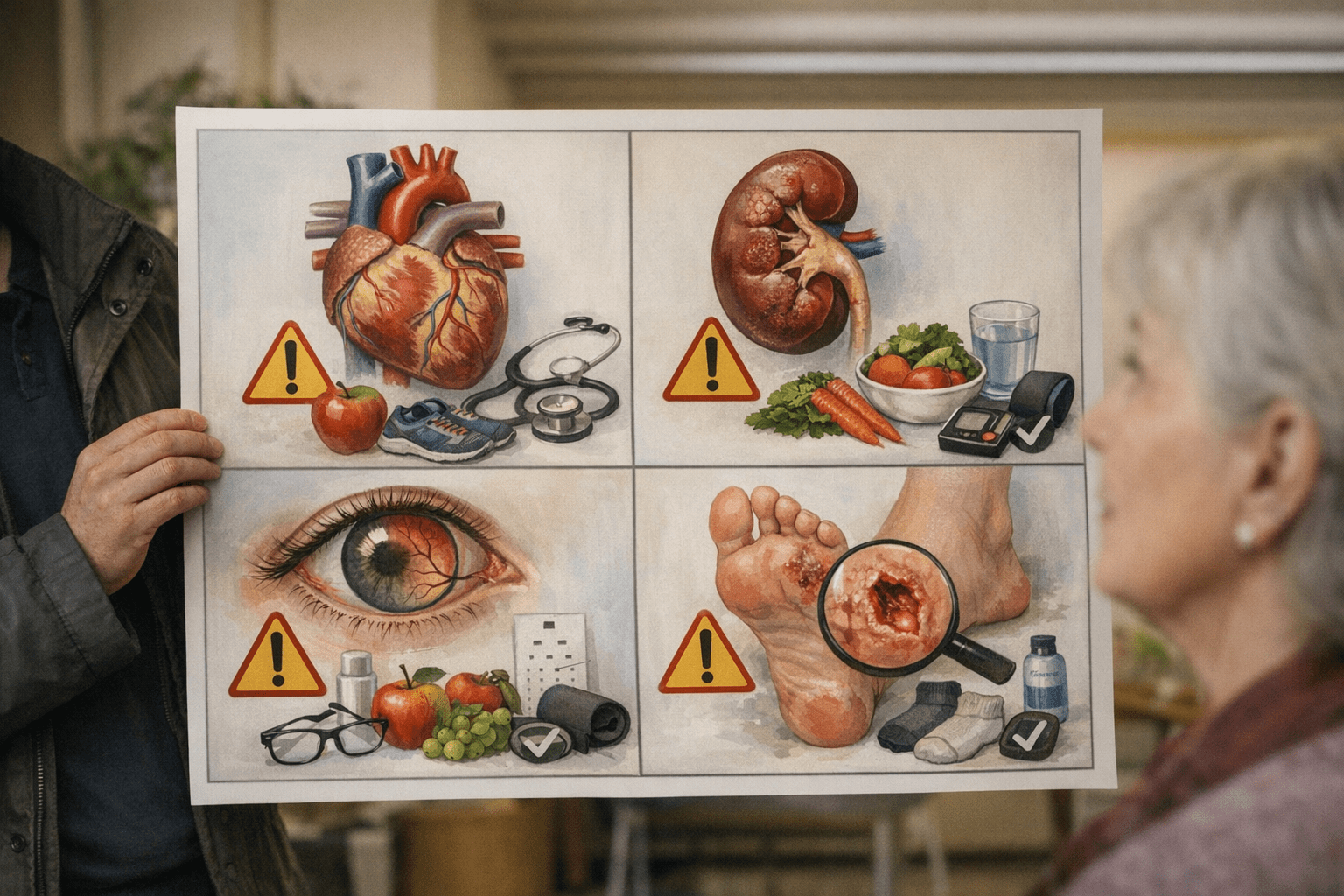
Komplikationen vermeiden: Folgeerkrankungen erkennen und behandeln
Typ-2-Diabetes kann verschiedene Organsysteme schädigen. Die frühzeitige Erkennung und Behandlung von Komplikationen ist entscheidend für die Prognose.
Makrovaskuläre Komplikationen
Diabetes erhöht das Risiko für Erkrankungen der großen Blutgefäße:
- Koronare Herzkrankheit: Menschen mit Diabetes haben ein zwei- bis dreifach erhöhtes Risiko für Herzinfarkte. Regelmäßige kardiologische Kontrollen sind wichtig.
- Schlaganfall: Das Schlaganfallrisiko ist bei Diabetes etwa doppelt so hoch. Blutdruckkontrolle und Gefäßschutz sind entscheidend.
- Periphere arterielle Verschlusskrankheit (pAVK): Die „Schaufensterkrankheit“ betrifft bei Diabetes häufig die Unterschenkel und Füße und kann zu Durchblutungsstörungen führen.
Mikrovaskuläre Komplikationen
Langfristig erhöhte Blutzuckerwerte schädigen auch die kleinen Blutgefäße:
- Diabetische Nephropathie: Die Nierenschädigung beginnt mit einer erhöhten Eiweißausscheidung im Urin und kann bis zum Nierenversagen fortschreiten. Regelmäßige Kontrollen der Nierenfunktion und des Urins sind wichtig.
- Diabetische Retinopathie: Veränderungen an den Netzhautgefäßen können unbehandelt zur Erblindung führen. Jährliche augenärztliche Kontrollen sind unverzichtbar.
- Diabetische Neuropathie: Die Schädigung der Nerven äußert sich oft in Missempfindungen, Schmerzen oder Taubheitsgefühlen, besonders in den Füßen. Die regelmäßige Untersuchung der Nervenfunktion gehört zur Routinekontrolle.
Diabetischer Fuß
Eine besonders gefürchtete Komplikation ist das diabetische Fußsyndrom:
- Risikofaktoren: Neuropathie, Durchblutungsstörungen, Fußdeformitäten, vorausgegangene Fußulzera oder Amputationen.
- Prävention: Tägliche Fußinspektion, geeignetes Schuhwerk, regelmäßige podologische Behandlung bei Risikopatienten.
- Frühzeichen: Druckstellen, Blasen, kleine Verletzungen oder Entzündungen sollten sofort behandelt werden.
- Interdisziplinäre Behandlung: Bei Fußproblemen ist die Zusammenarbeit von Diabetologen, Gefäßspezialisten, Orthopäden und Wundexperten wichtig.
Ganzheitlicher Therapieansatz
Die Vermeidung von Komplikationen erfordert einen ganzheitlichen Ansatz:
- Blutzuckereinstellung: Eine gute Blutzuckereinstellung reduziert das Risiko für mikrovaskuläre Komplikationen.
- Blutdruckkontrolle: Der Zielblutdruck liegt in der Regel unter 140/90 mmHg, bei bestehenden Komplikationen oft niedriger.
- Lipidmanagement: Die Kontrolle der Blutfette, insbesondere des LDL-Cholesterins, ist wichtig für den Gefäßschutz.
- Lebensstilmaßnahmen: Rauchverzicht, Gewichtskontrolle, regelmäßige Bewegung und gesunde Ernährung sind grundlegende Maßnahmen zur Komplikationsvermeidung.
- Medikamentöse Therapie: Neben der blutzuckersenkenden Therapie können gefäßschützende Medikamente wie Statine, Thrombozytenaggregationshemmer oder ACE-Hemmer indiziert sein.
Schlussfolgerung
Typ-2-Diabetes ist eine komplexe chronische Erkrankung, die eine umfassende und individuelle Betreuung erfordert. Die gute Nachricht ist: Durch frühzeitige Prävention, konsequente Überwachung und eine gesunde Lebensführung lässt sich das Erkrankungsrisiko deutlich senken und bei bestehender Erkrankung die Lebensqualität erhalten.Die Prävention beginnt bereits im Kindesalter mit der Förderung eines gesunden Lebensstils. Besonders wichtig sind eine ausgewogene Ernährung, regelmäßige körperliche Aktivität und die Vermeidung von Übergewicht. Strukturelle Maßnahmen wie gesunde Schulverpflegung, bewegungsfreundliche Umgebungen und transparente Lebensmittelkennzeichnung können die individuelle Prävention unterstützen.Bei erhöhtem Diabetesrisiko oder bestehender Erkrankung ist die regelmäßige Überwachung des Blutzuckers und anderer Gesundheitsparameter entscheidend. Die Therapieziele sollten individuell festgelegt werden, unter Berücksichtigung von Alter, Begleiterkrankungen und persönlichen Präferenzen. Moderne Technologien wie kontinuierliche Glukosemesssysteme können die Selb